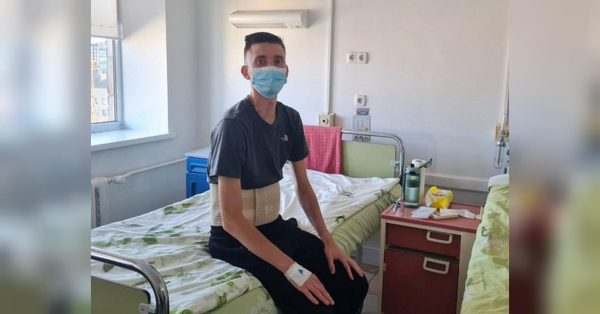
У Житомирській обласній клінічній лікарні імені О. Ф. Гербачевського провели пересадку нирки від матері сину. 27-річний військовослужбовець Михайло Мельник (на фото у заголовку) мав ниркову недостатність, тому не можна було зволікати. З родини погодились на трансплантацію батько, рідна тітка та мама, але за станом здоров’я підійшла тільки остання. Наразі пацієнт почувається добре, донорський орган функціонує. Тож Михайла із мамою Валентиною нещодавно вже виписали з лікарні додому. Про титанічну працю команди лікарів, яка вкотре подарувала пацієнту шанс на нове життя, «ФАКТАМ» розповіла трансплант-координаторка обласної лікарні імені Гербачевського Марина Стадник.
«Лікарі дивились на цього пацієнта, як на музейний експонат»
— Загалом Михайло хворів тривало, мав класичний розвиток хронічної ниркової недостатності, коли поступово згасала функція нирок і розвивалися симптоми хвороби. Лікувався консервативно, спостерігався у нефролога в приватному лікувальному закладі, проходив службу у ЗСУ, — ділиться Марина Стадник. — Коли хронічна ниркова недостатність досягла IV ступеню, він був звільнений з лав ЗСУ за станом здоров'я. Це було навесні 2025 року. Тоді ж йому рекомендували сформувати судинний доступ (артеріовенозну фістулу) для планової підготовки до процедури гемодіалізу (замісної терапії). Михайло не дослухався до рекомендації лікарів, очевидно, недооцінюючи загрозу для власного здоров'я та життя, думав, що про діаліз думати ще рано.
ВІДЕО ДНЯ
— Коли пацієнт потрапив до вашої лікарні, який у нього був стан?
— Наш заклад «познайомився» з Михайлом 17 серпня 2025 року, коли його доставила до нас бригада екстреної медичної допомоги у дуже важкому стані, з набряком легень. Він поступив в реанімацію, показники «ниркових проб» у крові мали абсолютно космічні значення. Сечовина крові досягла рівня 101 ммоль/л при нормі до 8,3 ммоль/л. Показник вище за 35 є загрозою для життя через можливі ускладнення. Ми на загальному лікарському обході дивились на цього пацієнта, як на музейний експонат. Те, що він вижив із такими критичними показниками, здавалося чимось фантастичним. Звісно, це були показання до негайної замісної терапії, тобто програмного гемодіалізу. Лікарі пояснили, тут уже не питання якості життя на діалізі, а це критичне питання порятунку життя. Михайлу було встановлено центральний венозний катетер (в судину на шиї) і негайно розпочато процедуру діалізу. Стан вдалося стабілізувати. Йому та родичам пояснили подальші перспективи та можливі сценарії розвитку подій.
РЕКЛАМА

Трансплант-координаторка обласної лікарні імені Гербачевського Марина Стадник
— Розкажіть про них детальніше, будь ласка.
— Звісно, для збереження тривалості та якості життя таким пацієнтам рекомендоване лікування методом трансплантації нирки. Михайло написав заяву на чергу в лист очікування на орган від посмертного донора, та паралельно його родичі згодились на обстеження для можливості родинного донорства. Тато та рідна тітка не підійшли за станом здоров'я ще на першому етапі попереднього, самого поверхневого медогляду. До слова, у тата виявили проблему із ниркою, про яку він навіть не здогадувався. Тож можна сказати, що такий «випадковий» медогляд допоміг запобігти подальшим важким наслідкам для здоров'я. Мама не мала попередніх протипоказань до донорства, й ми почали її обстеження вже як потенційного донора.
Найважливіший етап при родинному донорстві — комплексне генетично-імунологічне дослідження на гістосумісність донора та реципієнта. Михайло з мамою здали кров на дослідження та мали добу сильних переживань, особливо мама, адже генетична спорідненість не є гарантією хорошої сумісності. Хоча поширеним міфом є те, що медики «хапають» будь-кого з родичів, аби лише швидше виконати трансплантацію. То є неправдою. Звісно, шанси на хорошу сумісність вищі при родинному донорстві, але не завжди це так.
РЕКЛАМА
Отже, отримали результати сумісності — вони були хороші, після чого наші трансплантологи погодили можливість подальшої операції. Далі був етап поглибленого обстеження обох пацієнтів: і реципієнта, і донора. У випадку родинних кейсів лікарі несуть подвійну відповідальність. Наша задача — зберегти життя та здоров'я обох. Мама-донор пройшла обстеження достатньо швидко, протягом кількох тижнів, і не мала жодних медичних протипоказань до операції. Мішу довелось готувати трохи довше, враховуючи його важкий загальний стан. Але все вдалося, і 24 жовтня відбулась нарешті трансплантація.

Мама Михайла Валентина пройшла обстеження достатньо швидко, протягом кількох тижнів, і не мала жодних медичних протипоказань до операції
Читайте також: Унікальна операція: вперше в Україні донорську печінку пересадили одразу двом пацієнтам
«Навіть якщо ви не маєте жодних симптомів, раз на рік варто перевірити показники ниркових проб у крові»
— Як після операції почуваються Михайло та його мама Валентина?
— Зазначу, що інтраопераційно (під час операції), щойно відновили кровотік у графті (пересадженій нирці), лікарі отримали першу сечу. Це було хорошою прогностичною ознакою. Післяопераційний період в обох протікав без особливостей. Трансплантат включився в роботу одразу: пацієнт давав достатню кількість сечі, показники крові на азотисті шлаки поступово знижувались щодня й на момент виписки прийшли практично до фізіологічної норми. Після операції наш Михайло не потребував більше жодного сеансу гемодіалізу, що дуже порадувало, в першу чергу — його. Насправді іноді пацієнти потребують діалізу й після операції — це як допомога організму, допоки трансплантат повноцінно включиться в роботу. На восьму добу обоє пацієнтів виписані додому в задовільному стані. Надалі реципієнт буде проходити контрольні медичні огляди і, сподіваємось, довго жити повноцінним, якісним життям. Після трансплантації пацієнти пожиттєво приймають ліки для імуносупресивної терапії, щоб запобігти відторгненню органу.
РЕКЛАМА
— Марино Володимирівно, скажіть, будь ласка, які симптоми з нирками мають викликати тривогу? На що звертати увагу, як запобігти загостренню?
— Завжди з колегами наголошуємо на важливості для дорослих щорічного профілактичного огляду. Такий чек-ап допоможе виявити найперші ознаки різних станів, які часто можна й потрібно коригувати, щоб не розвивались важкі ускладнення. Якщо ми говоримо про нирки, то не всі їхні патологічні стани протікають із яскравою клінічною картиною, в тому і є прихована загроза. Пацієнт ніби нічого не відчуває і не має якихось особливих скарг, а хвороба вже розвивається. Часто захворювання нирок супроводжуються високим тиском. Тому, якщо ви маєте гіпертонію, то варто звернути увагу на стан нирок. Виражена слабкість, нудота, неприємний присмак в роті або запах при диханні мають насторожити й стати приводом для звернення до лікаря. Якщо говорити про запалення нирок, то пацієнти жаліються на біль у попереку, високу температуру, мутну сечу або проблеми із сечовипусканням. Загалом, навіть якщо ви не маєте жодних симптомів, раз на рік варто перевірити показники ниркових проб у крові (креатинін, сечовина, сечова кислота), здати загальний аналіз сечі (особливу увагу звернути, якщо виявили білок у сечі) та загальний аналіз крові. Краще отримати хороші результати аналізів і бути спокійним за своє здоров'я, ніж вчасно не помітити зміни в організмі й пропустити початок лікування, який має запобігти розвитку ускладнень.
— На жаль, досі є розмови, що начебто лікарі навмисне не рятують пацієнтів, аби мати, так би мовити, матеріал для трансплантації і заробляти на цьому гроші. Іншими словами, що будуть «продавати людей на органи». Розвійте цей міф.
— Моє особисте переконання, що, якщо хоч одна людина побачить, почує, дізнається щось, що вплине на її рішення щодо трансплантації, то я точно докладаю зусиль недаремно. Не важливо, чи це реципієнт дізнається, що трансплантації в Україні виконують і що це безкоштовно, та зважиться звернутись по допомогу. Чи це родичі згодяться бути прижиттєвими донорами й звернуться за роз'ясненнями, що ніхто не зробить з них двох інвалідів, а дообстежать і з'ясують, чи можливе донорство у цьому конкретному випадку. Чи це родичі померлого потенційного донора дадуть згоду на вилучення органів для порятунку інших людей, бо знатимуть, що чорних трансплантологів в Україні не існує. І що органи вилучають лише за згодою родичів і лише за встановленим законом порядком. Чи це (до речі, найулюбленіша моя категорія) люди, які хочуть написати прижиттєву згоду на вилучення органів і дізнаються, що за це на зупинках потім не вбивають і спеціально лікарі не умертвляють. Ба більше, продати органи для трансплантації в Україні не вийде, хоча б через те, що їх не можна тут купувати. Це прямо заборонено законом, і спроби укласти угоду про купівлю-продаж органів тягнуть за собою кримінальну відповідальність.
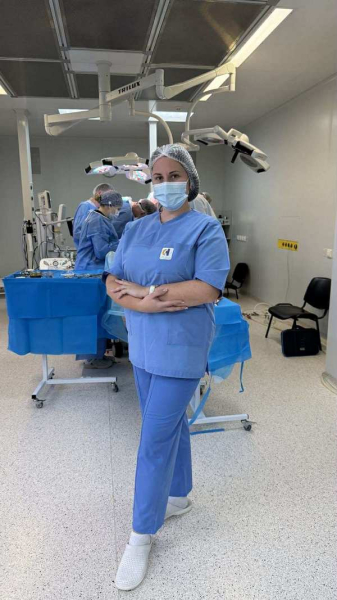
“Наша задача – зберегти життя та здоров’я обох – і донора, і реципієнта”, – говорить Марина Стадник
— Зрозуміло, що кожного дня ви з колегами стикаєтесь із багатьма пацієнтами, їхні історії різні. А що ж все-таки найбільше вражає?
— Найбільше вражають саме згоди родичів померлих осіб на вилучення органів для трансплантації. Ось тут я торкаюсь істинного дива й надзвичайної сили людського милосердя та жертовності. Коли смерть стає життям, це та точка, де неможливо лишатись байдужим. Люди, дотичні до трансплантації, продовжують цим займатись здебільшого завдяки саме цьому, бо в іншому це сфера, яка найбільше піддається хейту у суспільстві. Морально це дуже складна індустрія. Ми ж рятуємо не всіх. Трансплантація — не про гарантію успіху, а про шанс.
Читайте також: Заповідайте серце у «Дії»: українці зможуть стати посмертними донорами у смартфоні
459 пересадок органів і 343 трансплантації кісткового мозку — за 9 місяців 2025 року трансплантацій проведено знову більше, аніж за аналогічні періоди попередніх років. І це чергове підтвердження, що цей високотехнологічний напрямок в українській медицині впевнено розвивається й дедалі більше людей отримують необхідну їм допомогу.
За 9 місяців 2025 року трансплантацій проведено знову більше, аніж за аналогічні періоди попередніх років
За 9 місяців 2025 року у 25 центрах трансплантації 274 пацієнтам пересаджено нирку, 114 — печінку, 71 — серце. Переважну більшість трансплантацій — 70 відсотків — проведено від посмертного донора. Про це повідомляє Український центр трансплант-координації. Найбільше пересадок органів виконано у Першому медичному об’єднанні Львова (107), Національному науковому центрі хірургії та трансплантології імені О. О. Шалімова (70) та КНП «Київська міська клінічна лікарня № 1» (58). За останніми даними, у національному листі очікування перебувають 4 120 пацієнтів. 2 512 з них потребують пересадки нирки, 727 — печінки, 729 — серця, 57 — легень, 19 — комплексу «нирки-підшлункова», 33 — печінки-спліт, ще 43 пацієнтам потрібна пересадка комплексу «серце-легені».
Раніше «ФАКТИ» розповідали про те, що у львівській дитячій лікарні вперше пересадили нирку дитині: новий орган 11-річний Ярослав отримав від власної бабусі.
